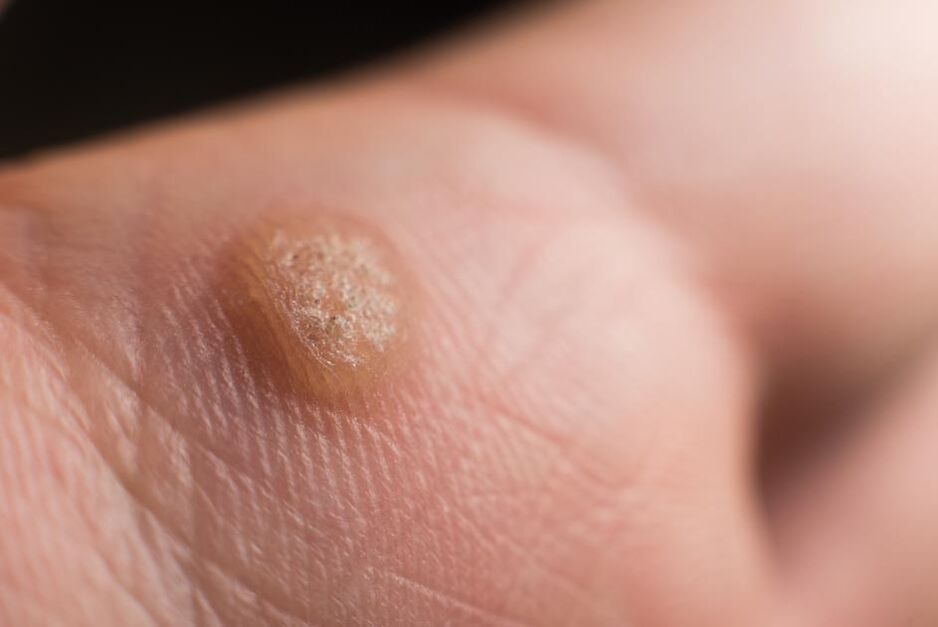
L'HPV molto spesso praticamente non si manifesta in alcun modo. I principali sintomi del papillomavirus umano sono, ovviamente, le verruche, che possono comparire nei luoghi più inaspettati: sui genitali, sui palmi, sulle braccia, sul collo e su altre parti del corpo. Maggiori informazioni sulle manifestazioni nascoste di questo virus e sui metodi del suo trattamento nel seguente articolo.
Cos'è il papillomavirus umano
Il papillomavirus umano (HPV) è il nome comune di oltre 70 virus diversi che possono causare malattie in vari organi umani: alcuni dei virus HPV causano malattie della pelle, altri causano verruche genitali (verruche genitali) e altre malattie degli organi genitali. Ciascuno dei virus del gruppo HPV ha il proprio numero di sequenza e differisce dagli altri virus nella sua composizione unica del DNA.
Allo stato attuale, è stato dimostrato il ruolo di alcuni tipi di papillomavirus umani nello sviluppo di tumori maligni di vari organi: ad esempio cancro cervicale, cancro del pene, cancro alla gola, ecc. Diversi tipi di papillomavirus umani sono divisi in gruppi, a seconda della loro capacità di causare neoplasie maligne. Pertanto, è consuetudine distinguere tra virus ad alta, media e bassa oncogenicità (l'oncogenicità è la capacità di un virus di provocare il cancro). I virus con elevata oncogenicità includono HPV 16 e 18, tk. si trovano più frequentemente nel cancro cervicale.
Come l'HPV entra nel corpo
La via più comune di trasmissione del papillomavirus umano (HPV) è il contatto sessuale, quindi questa infezione è classificata come un gruppo di malattie a trasmissione sessuale (MST). Inoltre, l'infezione da papillomavirus umano (HPV) è possibile attraverso il contatto della pelle danneggiata o delle mucose con le secrezioni di una persona malata (ad esempio biancheria intima, asciugamani, ecc. ) È possibile la trasmissione del papillomavirus umano da madre a figlio durante il parto .
Revisione
Il papillomavirus umano (HPV) è l'infezione virale più comune del tratto genitale. La maggior parte delle donne e degli uomini sessualmente attivi viene infettata ad un certo punto della propria vita e alcuni possono essere reinfettati.
Il periodo di picco per l'acquisizione dell'infezione sia per le donne che per gli uomini inizia immediatamente dopo che diventano sessualmente attivi. L'HPV viene trasmesso sessualmente, ma il sesso penetrativo non è necessario per trasmettere il virus. Il contatto pelle-genitali è una via di trasmissione ben consolidata.
Molti tipi di HPV non causano problemi. Le infezioni da HPV di solito si risolvono da sole senza alcun intervento entro pochi mesi dall'acquisizione e circa il 90% si risolve entro 2 anni. Una piccola percentuale di infezioni con alcuni tipi di HPV può persistere e trasformarsi in cancro.
Il cancro cervicale è di gran lunga la più comune malattia associata all'HPV. Quasi tutti i casi di cancro cervicale possono essere dovuti a infezioni da HPV.
Nonostante i dati limitati sui tumori anogenitali diversi dal cancro cervicale, un numero crescente di prove collega l'HPV ai tumori dell'ano, della vulva, della vagina e del pene. Sebbene questi tumori siano meno comuni del cancro cervicale, la loro associazione con l'HPV li rende potenzialmente prevenibili utilizzando le stesse strategie di prevenzione primaria del cancro cervicale.
I tipi di HPV che non causano il cancro (in particolare i tipi 6 e 11) possono causare verruche genitali e papillomatosi respiratoria (una malattia in cui i tumori crescono nelle vie aeree che portano dal naso e dalla bocca ai polmoni). E sebbene queste condizioni molto raramente portino alla morte, spesso possono portare alla malattia. Le verruche genitali sono diffuse e altamente contagiose.
Come si trasmette e si manifesta l'HPV
Nella moderna scienza medica sono stati identificati più di 150 tipi di virus. A seconda del tipo, influisce sul lavoro di tutti gli organi e sistemi del corpo umano. Ad esempio, le persone infette notano varie neoplasie sulla pelle e sulle mucose sotto forma di verruche genitali e escrescenze simili a verruche.
La principale via di trasmissione è il contatto fisico con il portatore, compresi i rapporti sessuali senza preservativo. Ma è anche abbastanza comune essere infettati con mezzi domestici. Di solito, dopo essere entrata nel corpo, l'infezione non si manifesta in alcun modo, quindi le persone non sanno nemmeno di essere portatrici.
Come si manifesta l'infezione da papillomavirus?
Le manifestazioni più comuni dell'infezione da papillomavirus umano sono:
- Verruche appuntite. Lo sviluppo di verruche genitali e papillomi è più spesso causato da HPV a basso rischio oncogenico. I condilomi sono singoli e focali, di solito si verificano in luoghi feriti durante i rapporti sessuali. La dimensione degli elementi va da 1 millimetro a diversi centimetri, hanno la forma di una "cresta di gallo" o di un "cavolfiore" e si trovano su una base stretta (gamba). Molto spesso, le donne trovano verruche al tatto durante il lavaggio, che viene percepito come un'irregolarità. Con un gran numero o dimensioni di verruche genitali, possono essere ferite e sanguinare, interferire con la normale vita sessuale e il parto e causare disagio psicologico. . . Il prurito raramente accompagna le manifestazioni dell'infezione da papillomavirus umano.
- Papillomi (verruche). A differenza dei papillomi di natura tumorale, i papillomi virali compaiono, scompaiono e riappaiono, perché la loro gravità dipende dallo stato delle difese dell'organismo al momento. I papillomi virali non differiscono nel colore dalla pelle normale e possono crescere ovunque.
- Condiloma piatto della cervice. Il condiloma piatto è una manifestazione di un'infezione virale cronica e di lunga data che ha causato cambiamenti nelle cellule dell'epitelio della cervice. Può essere combinato con verruche genitali sui genitali esterni. I cambiamenti nella cervice, caratteristici dell'HPV, allertano sempre il medico, perché le donne che hanno questo virus da molto tempo hanno 65 volte più probabilità di contrarre il cancro cervicale rispetto a quelle che non ce l'hanno. Tuttavia, la presenza di un virus ad alto rischio nel corpo non significa che una donna avrà sicuramente il cancro. È necessario disporre di fattori aggiuntivi affinché le cellule possano degenerare in cellule maligne. Il fatto di rilevare tipi di virus ad alto rischio offre al paziente un vantaggio significativo nella lotta contro la malattia; qui la formula "uomo avvisato mezzo salvato" è la più appropriata. Pertanto, l'età media delle donne con i primi segni di trasformazione maligna nella cervice è di 30 anni e l'età media dei pazienti con cancro cervicale è di 50 anni.
Segni di HPV nelle donne
Nelle donne, l'infezione da papillomavirus umano può causare la comparsa di verruche genitali - verruche genitali, che in molti casi si trovano solo durante una visita ginecologica.
Crescono circa tre mesi dopo l'infezione. Molto spesso si formano sulle piccole labbra, nella vagina, sulla cervice, sul canale cervicale, sulla pelle intorno all'ano.
Esternamente, sono piccole formazioni che si trovano su un'ampia "gamba" e hanno bordi irregolari. Allo stesso tempo, quei tipi di HPV che causano le verruche genitali non sono quelli che causano il cancro.
I sintomi della malattia nelle donne includono anche la neoplasia intraepiteliale cervicale - una condizione precancerosa della mucosa uterina, che provoca una violazione della maturazione cellulare. Al momento, i medici conoscono tre stadi di questa malattia, due dei quali non sono particolarmente pericolosi e il terzo è il primo stadio del cancro cervicale. Sintomi simili sono causati da virus di tipo 16 e 18. Inoltre, il cancro è provocato dai tipi 31, 33, 35 e 39.
I sintomi dell'HPV sia nelle donne che negli uomini possono includere la presenza di piccole escrescenze non solo sui genitali, ma anche in altri luoghi - sotto le ghiandole mammarie, sotto l'ascella, sul collo e sulle palpebre.
Per gli uomini, la malattia è meno pericolosa che per le donne. E se alcuni tipi cancerogeni del virus che causano lo sviluppo di escrescenze sulla pelle in un uomo raramente provocano tumori nel sesso più forte, allora una donna, avendoli contratti da un uomo, corre il rischio di sviluppare il cancro cervicale.
Il corso della gravidanza
Durante la gravidanza, le verruche visibili spesso ricorrono, tendono ad aumentare in modo significativo, si allentano, le grandi formazioni possono causare difficoltà durante il parto. Esistono prove che l'infezione primaria da HPV durante la gravidanza può portare a una minaccia di interruzione, ma se tale infezione causi malformazioni nel feto è un punto controverso.
La frequenza di trasmissione dell'HPV dalla madre al feto, secondo diversi ricercatori, varia in modo abbastanza significativo, dal 4 all'80%. Non si sa ancora esattamente come si trasmette il virus. È molto probabile che attraverso il canale cervicale e le membrane fetali in modo ascendente o per contatto quando il bambino passa attraverso il canale del parto della madre.
Recentemente, lo sviluppo della papillomatosi della laringe, della trachea e dei bronchi e delle verruche anogenitali nei neonati è stato associato all'infezione da HPV durante il parto. La malattia è piuttosto rara, inoltre vengono descritti casi di questa malattia nei bambini nati da taglio cesareo, quindi la presenza di HPV e le sue manifestazioni in una donna incinta non è un'indicazione per il taglio cesareo.
Un'indicazione per la chirurgia non può che essere la presenza di un condiloma gigante, che rende difficile il parto attraverso il canale del parto naturale. Ma tali condilomi si verificano solo nelle donne con grave immunodeficienza, come l'AIDS.
Dopo il parto, l'HPV rilevato durante la gravidanza molto spesso non viene rilevato e le manifestazioni cliniche sotto forma di escrescenze massicce diminuiscono o scompaiono in modo significativo. Va notato che l'HPV rilevato per la prima volta durante la gravidanza, di norma, non viene rilevato dopo il parto.
Fattori di rischio per il cancro cervicale
- primo rapporto sessuale in tenera età;
- più partner sessuali;
- consumo di tabacco;
- immunosoppressione (ad esempio, le persone con infezione da HIV sono a maggior rischio di infezione da HPV e sono infettate da una gamma più ampia di tipi di HPV).
Diagnostica
Il metodo principale per la diagnosi di PVI è un esame clinico di routine. Per confermare questa diagnosi viene utilizzata la colposcopia (esame della mucosa della cervice e della vagina mediante uno speciale dispositivo di ingrandimento) e l'esame citologico (per questo viene prelevato un raschiamento dal canale cervicale e dalla superficie della cervice).
L'esame citologico non rivela il virus stesso, ma i cambiamenti nelle cellule dell'epitelio della cervice che sono caratteristici di questa infezione. Un esame istologico aiuta a chiarire la diagnosi citologica: in questo caso non si preleva un raschiamento delle cellule superficiali, come per la citologia, ma un pezzo di tessuto, e si studia non solo la struttura delle cellule, ma anche la corretta disposizione delle i loro strati. Durante la gravidanza, di solito non viene eseguita una biopsia.
Per determinare i tipi di virus e il loro rischio oncogenico, viene utilizzata la reazione a catena della polimerasi (PCR), che determina i frammenti di DNA dell'agente patogeno. Ti consente di determinare con precisione la presenza del virus HPV nella cervice. Questo è importante per la prognosi dello sviluppo delle malattie della cervice.
Trattamento dell'HPV
Poiché attualmente è impossibile ottenere una cura completa per l'infezione da papillomavirus umano (insieme a questo, si osserva spesso un recupero spontaneo e spontaneo), vengono trattate le manifestazioni dell'HPV e non la presenza del virus nel corpo. Allo stesso tempo, l'efficacia dei vari metodi di trattamento è del 50-70% e in un quarto dei casi la malattia ricompare già pochi mesi dopo la fine del trattamento.
Data la possibilità di autorisoluzione delle verruche genitali, a volte è consigliabile non effettuare alcun trattamento. La questione dell'adeguatezza del trattamento per ogni paziente incinta viene decisa individualmente.
In questo caso, è necessario evitare fattori che riducono l'immunità (ipotermia, grave stress emotivo, superlavoro cronico, beri-beri). Esistono studi che mostrano l'effetto preventivo dei retinoidi (beta-carotene e vitamina A), vitamina C e micronutrienti come il folato sulle infezioni da HPV.
I trattamenti più comunemente usati per le verruche genitali sono:
Metodi distruttivi
I metodi distruttivi sono trattamenti locali volti a rimuovere le verruche genitali. Esistono metodi distruttivi fisici (criodistruzione, laserterapia, diatermocoagulazione, escissione elettrochirurgica) e chimici (acido tricloroacetico), nonché la rimozione chirurgica delle verruche genitali.
Nelle donne in gravidanza possono essere utilizzati metodi distruttivi fisici e preparati di acido tricloroacetico. È auspicabile che il trattamento con metodi distruttivi venga effettuato solo nelle prime fasi della gravidanza, prestando particolare attenzione. Allo stesso tempo, è necessario tenere conto del rischio di possibili effetti collaterali durante il trattamento (sanguinamento e infezione secondaria per alterazione della circolazione sanguigna, complicanze tossiche) e della possibilità di ricomparsa delle verruche genitali dopo la loro rimozione.
Farmaci citotossici
I farmaci citotossici sono ASSOLUTAMENTE CONTROINDICATI durante la gravidanza. Per le donne in età fertile, si raccomanda una contraccezione affidabile o l'astensione dall'attività sessuale per tutta la durata del trattamento.
Metodi immunologici
Gli interferoni sono più comunemente usati per trattare l'infezione da HPV. Sono una famiglia di proteine prodotte dalle cellule del sistema immunitario in risposta alla stimolazione virale. I preparati di immunoglobuline vengono utilizzati in combinazione con l'applicazione topica di farmaci. Questi farmaci vengono utilizzati attivamente nella tarda gravidanza. Tuttavia, nel 60% dei casi, anche la terapia con interferone a lungo termine non porta a un miglioramento clinico e non previene l'infezione fetale da HPV.
Farmaci antivirali specifici
specifici farmaci antivirali. Questi farmaci non vengono utilizzati nelle donne in gravidanza con infezione da papillomavirus, a causa di effetti non sufficientemente studiati sul feto. A proposito, il noto farmaco antivirale non ha alcun effetto sull'HPV.
Sommario
- Il prurito può essere causato da PVI, ma per confermare questa causa devono essere escluse tutte le altre possibili cause di prurito trasmesse per contatto. Questa non è una malattia sessualmente trasmissibile e l'infezione potrebbe non provenire necessariamente da un partner sessuale e non necessariamente dalla vita sessuale. Un preservativo, la verginità, un partner sessuale regolare, l'astinenza - non significano l'impossibilità di contrarre PVI.
- L'HPV è molto diffuso, il suo rilevamento nel corpo è più uno schema che una stranezza.
- Il PVI viene diagnosticato "a occhio", in base alle manifestazioni cliniche, e non mediante PCR.
- Se viene rilevato PVI, è necessaria una colposcopia, se necessario, una biopsia e un trattamento. Se puoi rinunciare all'OK degli organi genitali esterni e non trattare, allora la cervice deve essere esaminata e trattata senza fallo. Il PVI è la causa più comune di cancro cervicale.
- Se viene rilevato l'HPV, è necessario un esame del partner, poiché il cancro del pene è la stessa conseguenza del PVI del cancro cervicale. L'esame è anche un occhio, non la PCR.
- Le manifestazioni di PVI - OK o condiloma piatto - e non la presenza del virus nel corpo sono soggette a trattamento.
- Il primo passo del trattamento è conservativo. La base della terapia sono i farmaci antivirali, incl. - localmente. Gli immunomodulatori sono un componente ausiliario e facoltativo del trattamento.
- Il prurito può essere causato da PVI, ma tutte le altre possibili cause di prurito devono essere escluse per confermare questa causa.
- Il PVI ricorre con una diminuzione dell'immunità. Ciò non indica l'inefficacia del trattamento precedente. Nessun trattamento può rimuovere completamente il virus dal corpo e non garantisce la completa eliminazione dell'OK.
- Il PVI può essere trasmesso durante il parto dalla madre al bambino, causando papillomatosi della laringe. Questo è facilmente curabile. La condilomatosi non è un'indicazione per un taglio cesareo.
Il papillomavirus umano (HPV) può essere nel corpo di una donna per anni e non manifestarsi in alcun modo, mettendo costantemente a repentaglio il rischio di sviluppare malattie cancerose e precancerose della sua "padrona".




















